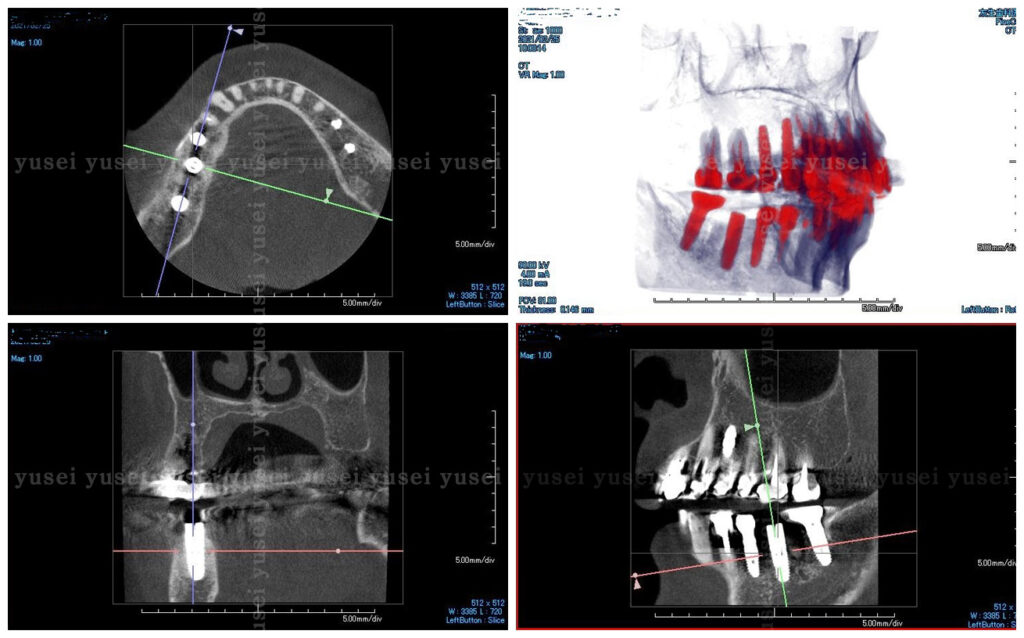
60代の女性です。これまでに当院でインプラントを6本埋入し、10年近く経過しています。
今回は、右下の6番が歯根破折し、抜歯の適応となりました。
以前埋入したインプラントとインプラントの間の歯です。考えられる治療法を説明しました。
この6番にもインプラントを入れるか、あるいは、インプラントを入れないで両隣の5番と7番のインプラントを使ったブリッジにするかの2択でした。
患者さんは、6番にインプラントを埋入してほしいと即決されました。但し条件があり、絶対に痛い治療は嫌なので、全ての治療を麻酔科医の管理のもとでやって欲しいということでした。
まず、6番の抜歯の時、歯科麻酔専門医の立会いのもと静脈内鎮静法を行いました。1週間後、抜歯窩に人工骨を補填するソケットプリザベーションを行う際も、静脈内鎮静法で行いました。
そして、できるだけ低侵襲の手術を希望されたので、インプラントの埋入もサージカルガイドを用いてフラップレス手術でこれも静脈内鎮静法で行いました。
骨膜、粘膜を切開しないため、腫れも痛みも全くありませんでした。
この患者さんがこの方法で手術ができたのは、欠損部の骨量と骨の形がサージカルガイドの治療に適していたからです。全ての方が同じようにできるわけではありません。
一つ、問題があったのは、1回目の静脈内鎮静法で抜歯を行った際、不整脈が出たことです。ご自身はまったく健康だと思っていましたが、上室性頻拍の症状がみられました。不整脈には期外収縮、心室細動などいろいろな種類があります。上室性頻拍はぎりぎり治療の対象にはならないが、ケアが必要ということです。ご自身は、心臓に不安材料があることを全く自覚してなかったため、コロナ騒ぎが治まったら循環器内科を受診するようお話ししました。治療中に歯科麻酔専門医が隠れた心臓疾患を見つけた症例です。
やはり歯科医は、広く浅くいろいろな疾患の知識を持っている必要があると感じました。
当院では最近、同様のケースが増えています。50歳以上の患者さんと、全身的な疾患があり定期的に通院されている方に対しては、静脈内鎮静法を行わない場合も必ずインプラントの手術中は心電図を付けています。
そのため、歯科医は心電図モニターの読影ができなければなりません。最近、心電図の波形に異常が出て手術を中断し、内科を受診していただいたケースがありました。血圧のコントロールを行っていただいたうえで、歯科麻酔専門医の立ち合いのもとインプラント手術を行いました。
今の日本の高齢化社会において、どんどん高齢者が増え、欠損補綴が必要になっています。歯科医はただ、欠損部にインプラントを埋入するだけではなく全身管理をしっかり行ったうえで治療を行う必要があると思います。